פיברומיאלגיה היא בעיה בריאותית נפוצה שגורמת לכאב רב נקודתי ורגישות (רגישות למגע). הכאב והרגישות נוטים להופיע ולהיעלם, ולנוע בגוף. לרוב, אנשים עם מחלה כרונית זו מתלוננים על עייפות חזקה ובעיות שינה. את מחלת הפיברומיאלגיה קשה לאבחן והיא משפיעה על 2%-4% מאנשים, בעיקר נשים.
אבחון פיברומיאלגיה מתבסס על כל הסימפטומים הרלוונטיים של המטופל ולא רק על מספר נקודות רגישות.
אין בדיקה לגילוי מחלה זו, אך ייתכן שתצטרכו לבצע בדיקות מעבדה או צילומי רנטגן כדי לשלול בעיות בריאותיות אחרות.
חולים עשויים להרגיש טוב יותר אחרי פעילות גופנית ושינה טובה.
מהי פיברומיאלגיה?
פיברומיאלגיה היא בעיה בריאותית כרונית אשר גורמת לכאבים בכל הגוף ותסמינים אחרים.
תסמינים אחרים שיש לרוב המטופלים הסובלים מפיברומיאלגיה הם:
- רגישות למגע או ללחוץ על מפרקים ושרירים.
- עייפות.
- בעיות שינה (מתעורר יגעה).
- בעיות זיכרון או חשיבה באופן ברור.
- חלק מהחולים עשויים לחוות:
- דיכאון או חרדה
- מיגרנה או מתח
- בעיות עיכול: תסמונת מעי רגיז (IBS נקרא בדרך כלל) או מחלת החזר הוושטי (המכונה לעתים קרובות GERD).
- שלפוחית רגיז או פעילה יתר על מידה.
- כאבים באגן.
- Temporo-mandibular הפרעה המוכרת גם בשם TMJ (סדרה של תסמינים, כולל פנים או כאבי בלסת, לסת לחיצה וצלצולים באוזניים)
סימפטומים של פיברומיאלגיה ובעיות הקשורות אליה יכולים להשתנות באינטנסיביות, וישתפכו ובלדעוך עם זמן. מתח ולחץ לעתים קרובות יחמירו את הסימפטומים.
מה גורם לפיברומיאלגיה?
הסיבות לפיברומיאלגיה אינן ברורות. הם עשויים להיות שונים אצל אנשים שונים. פיברומיאלגיה עשויה לעבור גם בתורשה. סביר להניח שיש גנים מסוימים האחראים להתפתחות של פיברומיאלגיה ובעיות הבריאות האחרות. אם כי, גנים לבדם לא גורמים לפיברומיאלגיה.
לרוב יש איזה גורם מפעיל (טריגר) שמגדיר את הפיברומיאלגיה. זה יכול להיות בעיות בעמוד שדרה, דלקת, פציעה, או סוג אחר של לחץ פיזי. מתח נפשי גם עלול לעורר את המחלה הזאת. התוצאה היא שינוי באופן שבו הגוף "מדבר" עם חוט השדרה והמוח. רמות כימיקלים במוח וחלבונים עשויות להשתנות. לאדם עם פיברומיאלגיה, זה כאילו "השליטה על עוצמת הקול" הוא מופיע גבוה מדי במרכזי עיבוד כאב במוח.
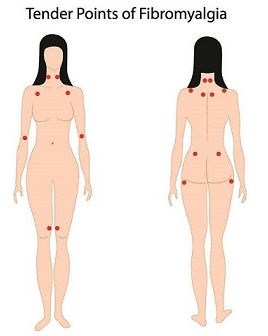
מי חשוף לפיברומיאלגיה?
פיברומיאלגיה היא נפוצה ביותר בקרב נשים, למרות שזה יכול להתרחש אצל גברים. לרוב זה מתחיל באמצע גיל הבגרות, אך יכול להתרחש בשנתי ההעשרה ובגיל מבוגר. גם נערים/ות צעירים יותר יכולים לפתח כאבי גוף נרחבים ועייפות.
סיכון גבוה יותר לפיברומיאלגיה לאנשים הסובלים מחלת שיגרון (בעיה בריאותית המשפיעה על מפרקים, שרירים ועצמות). אלה כוללים דלקת מפרקים ניוונית, זאבת, דלקת מפרקים שגרוני, או אנקילוזינג ספונדיליטיס.
אין בדיקות אבחון (כגון צילומי רנטגן או בדיקות דם) לבעיה זו. עם זאת, ייתכן שתצטכו בדיקות כדי לשלול בעיה בריאותית אחרת, שיכולה להיות מבולבלת עם פיברומיאלגיה. בגלל שכאבים נפוצים הוא המאפיין העיקרי של פיברומיאלגיה, הרופא המאבחן יבקש ממך לתאר את הכאב שלך. זה עשוי לעזור להבדיל בין פיברומיאלגיה ומחלות נפוצות אחרות עם תסמינים דומים. למשל, תת פעילות בלוטת התריס ו-polymyalgia rheumatica עשוי לפעמים לחקות פיברומיאלגיה.
עם זאת, בדיקות דם מסוימות יכולות לדעת אם יש לך אחת מהבעיות האלה. לפעמים, פיברומיאלגיה היא מבולבלת עם דלקת מפרקים שגרוניות או זאבת. אבל, שוב, יש הבדל בסימפטומים, הממצאים גופניים ובדיקות דם שיסייעו לרופא לזהות בעיות בריאותיות אלו. שלא כמו פיברומיאלגיה, מחלות פרקים אלו גורמות לדלקות במפרקים וברקמות.
קריטריונים דרושים לאבחון פיברומיאלגיה
1. כאבים וסימפטומים בשבוע האחרון, המבוססים על הסך של: מספר האזורים כואבים מתוך 18 חלקים של בגוף + רמת חומרת הסימפטומים הבאים:
- עייפות
- Waking יגעה
- בעיות קוגניטיביות (זיכרון או מחשבה)
בתוספת של סימפטומים גופניים כלליים אחרים:
2. סימפטומים שנמשכים לפחות שלושה חודשים ברמה דומה.
3. אין בעיה בריאותית אחרת שתסביר את הכאבים ותסמינים אחרים.
האם ניתן להקל על הכאבים עם מדרסים לפי מידות גבס?
מכיוון שלא ניתן להצביע על מקור הכאב לא ניתן בוודאות להגיד כי מדרסים לכפות רגליים יצליחו להעלים את הכאב לגמרי אך ניתן ליצור הקלה מסויימת בכאב באזור כף הרגל.
למכון האורטופדי עקב אכילס סניפים בירושלים, תל אביב וראשון לציון. אתם מוזמנים לאבחון ויעוץ בחינם וללא התחייבות! 9418*